Diabetes, nutrición y hostelería
Con motivo del Día Mundial de la Diabetes, que se celebró hace pocos días (14 de noviembre), en este post repasamos la relación causal de los dos principales tipos de esta enfermedad con factores nutricionales, haciendo especial hincapié en la relación de la diabetes tipo 1 con la leche de vaca.
Al final del post se tratan algunas consideraciones que desde el punto de vista hotelero podemos tener en cuenta en los procedimientos operativos, con el fin de hacer más agradable la estancia de nuestros clientes diabéticos.
Tipos de diabetes y factores de riesgo nutricionales
En todos los tipos de diabetes el problema se centra en la carencia total o parcial de insulina, sea por un proceso de autodestrucción de las células del páncreas que producen la insulina (diabetes tipo 1), o por una progresiva resistencia a la acción de la insulina (diabetes tipo 2), o por otras cuestiones aisladas (p.ej. diabetes gestacional).
Diabetes tipo 2 y el factor de riesgo «obesidad»
La diabetes tipo 2, la forma más común de la enfermedad (más del 90% de los casos), es causada por varios factores. Entre ellos destacan los genes, ciertos grupos raciales y el estilo de vida (sobrepeso, obesidad, grasa abdominal, vida sedentaria, alto consumo de azúcares simples). Comienza con una resistencia a la insulina, una afección en la que los tejidos (hígado, tejido adiposo, etc.) no usan adecuadamente la insulina para disponer de la glucosa. Como resultado, el cuerpo necesita más insulina para que la glucosa pueda ingresar en las células. Al principio, el páncreas produce más insulina para cubrir ese aumento de la demanda, pero con el tiempo deja de producir suficiente y aumentan los niveles de glucosa en la sangre.
«Su principal causa es la obesidad porque el tejido graso produce determinadas sustancias que disminuyen la sensibilidad de los receptores de la insulina», explica Luis Ávila (Junta Directiva de la Sociedad Españolas de Diabetes). Puesto que la obesidad ha crecido de forma muy significativa en España, también lo ha hecho este tipo de diabetes. La diabetes tipo 2 surge normalmente en la edad adulta, pero los hábitos alimentarios (en especial las altas ingestas en azúcares simples) han llevado a que en las últimas décadas ya se detecte en edades más tempranas como la adolescencia o incluso la niñez.
Por tanto, al ser la obesidad la causa principal este tipo de diabetes se puede prevenir evitando el sedentarismo, la comida basura, las bebidas azucaradas, etc. De ahí que sea muy importante incorporar la educación nutricional en edades tempranas de los niños, en especial una formación sobre los peligros del azúcar simple (ver más en el post anterior en este blog: «¿Es efectivo gravar el azúcar y reducirlo en un 10%?»).
Diabetes tipo 1 y el factor de riesgo «leche de vaca»
La diabetes tipo 1 es muy diferente y aparece generalmente ya en la niñez. Está entre las enfermedades auto-inmunes, es decir, que el sistema inmunitario se ha trastocado y ataca por error a células de su propio organismo, en este caso las células del páncreas que segregan la insulina. Normalmente el sistema inmunitario se encarga de destruir «cuerpos extraños», moléculas de proteínas llamadas antígenos (como bacterias o virus). Sin embargo, también puede atacar a los mismos tejidos que ha sido diseñado para proteger. Una explicación de esta conducta es que algunos «invasores extraños» tienen la misma apariencia que nuestras propias células y la estrategia de defensa desplegada contra el invasor se dirige, bajo determinadas circunstancias, también contra nuestras propias células.

¿Y qué tiene que ver este proceso con la nutrición?
El Dr. Campbell, en su obra «El estudio de China» (2006), establece la siguiente relación con la nutrición: «Resulta que los antígenos que engañan a nuestro organismo para que ataque a nuestras propias células pueden estar en los alimentos. Durante el proceso de digestión, por ejemplo, algunas proteínas pasan del intestino al flujo sanguíneo sin haber sido completamente descompuestas en sus fracciones de aminoácidos. Nuestros sistema inmunológico trata los restos de proteínas sin digerir como si fueran invasores extraños […], poniendo en marcha el proceso autoinmune. La leche de vaca es uno de los alimentos que contienen muchas de las proteínas que se asemejan a nuestras propias proteínas.»

La diabetes tipo 1 ha sido siempre considerada como enfermedad genética, pero el Dr. Campbell establece una asociación mayor aún a la dieta, y más específicamente a los productos lácteos, proceso que funcionaría de la siguiente manera:
Un bebé no es amamantado el tiempo suficiente y se alimenta con proteína de leche de vaca (fórmula especial para bebés). Algunos bebés no pueden digerir completamente la leche de vaca y, por tanto, algunos fragmentos de proteína original permanecen en el intestino, pudiendo pasar al flujo sanguíneo. Allí el sistema inmunológico los considera cuerpos extraños y despliega su defensa para eliminarlos. Dichos fragmentos de proteína de la lecha de vaca -desafortunadamente- son casi idénticos a las células de páncreas que producen insulina. El sistema inmunitario pierde su capacidad para distinguir entre ambos y los destruye a los dos, dejando al bebé sin posibilidad de producir insulina y convirtiéndolo en diabético del tipo 1 de por vida.
Ello lleva a una de las muchas afirmaciones extraordinarias, a la vez que polémicas, de la obra del Dr. Campbell («Estudio de China»): «La leche de vaca puede ser la causa de una de las enfermedades más devastadoras que puede padecer un niño». Dos estudios representativos (Chile y EEUU) demostraron que los niños con antecedentes genéticos y que habían sido alimentados con leche de vaca cuando eran bebés tenían un riesgo entre 11 y 13 veces superior de contraer diabetes tipo 1 que los niños que no eran portadores de los genes y habían sido amamantados al menos tres meses (estadísticamente un riesgo de 11-13 veces superior es un valor muy alto).
No obstante, ¿qué parte le corresponde a los genes y qué parte a la leche de vaca? Está muy extendida la creencia que la diabetes tipo 1 tiene causas genéticas. El Dr. Campbell, sin embargo, afirma que sólo en un pequeño número de casos es atribuible a la genética, no actuando los genes de forma aislada, sino en base a un desencadenante. Ello lo justifica, por ejemplo, en que, cuando uno de dos gemelos idénticos contrae la enfermedad, la probabilidad de que el segundo gemelo la contraiga es relativamente baja (13-33%) a pesar de tener los mismos genes. Además, constata un aumento mundial de la diabetes tipo 1 a un ritmo del 3% anual, lo que probaría que los genes no son los únicos responsables (de ser puramente genética la población sería estable).
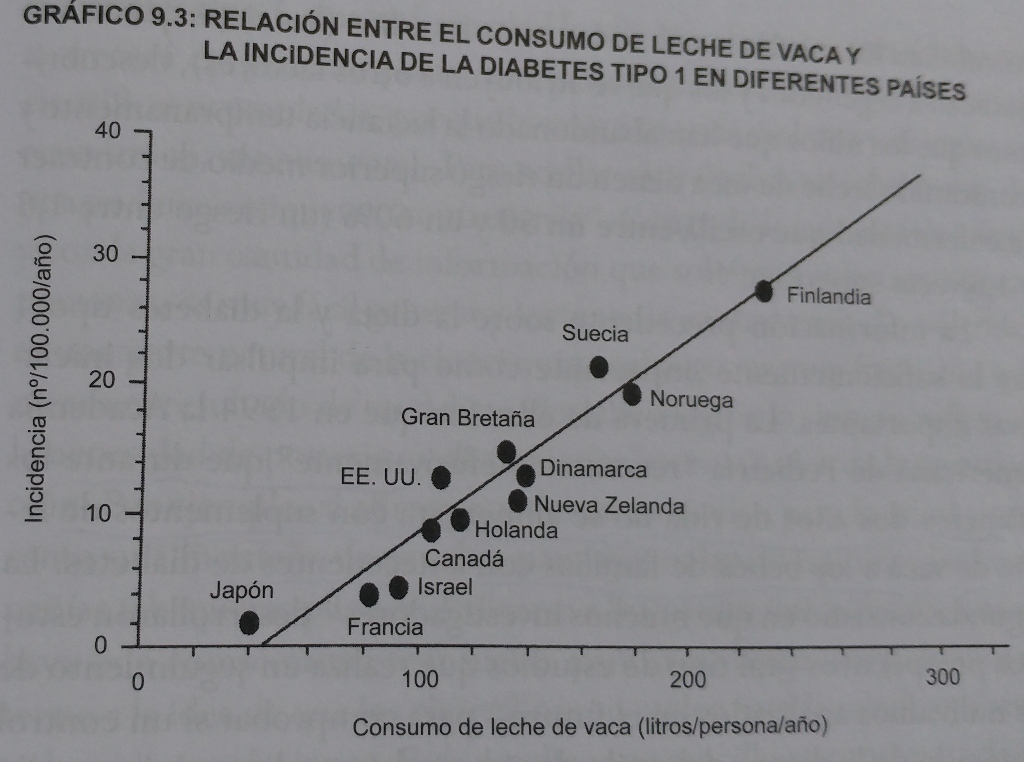
En definitiva, ello nos sugiere que también en la diabetes tipo 1 encontramos un factor de riesgo nutricional para el desencadenante de la enfermedad, la leche de vaca en el consumo temprano del bebé, lo cual sí daría unas pautas de prevención también para este tipo de diabetes.
Una vez definidos ambos tipos de diabetes y su relación causal con aspectos nutricionales, veamos algunas implicaciones para la hostelería en la atención de clientes diabéticos:
Consideraciones de la diabetes en la hostelería
La gastronomía es uno de los servicios básicos dentro de la hostelería, presentándose en la actualidad varias patologías relacionadas con la alimentación (celiaquía, diabetes,..), las cuales requieren una atención especial. Uno de los clientes que más demanda esta atención alimenticia es el diabético.
Prioridad del cliente diabético
En el caso de la diabetes tipo 1, o cuando los pacientes de tipo 2 muestran resistencia a los anti-diabéticos orales, la insulina es de obligada indicación. Hay varios tipos de insulina comercial en función de la rapidez de la actuación, según las distintas necesidades terapéuticas. En el caso de la insulina de acción rápida (30 minutos), el diabético necesita ingerir alimentos rápidamente después de la inyección, por lo que es importante para el hotelero que incorpore una atención a esta clientela para que no encuentre retardo de tiempo en el acceso a la comida, como por ejemplo una prioridad absoluta a clientes diabéticos cuando hay cola en la puerta del comedor. También es importante para el hotelero saber que la insulina es un medicamento sensible a la temperatura. Los frascos de insulina sin abrir deben conservarse en el refrigerador, por lo que es necesario disponer de una nevera pequeña en las habitaciones del hotel o una nevera en la recepción a la que tengan acceso los clientes las 24 horas.
Oferta de productos sin azúcar y su señalización
En la gestión del buffet es importante incorporar productos sin azúcar y, ante todo, señalizarlos debidamente. Sería incluso conveniente la creación de un logotipo o símbolo especial para los productos sin azúcar, como p.ej. un terrón de azúcar tachado, para facilitar al cliente la búsqueda de producto. En la medida de lo posible es aconsejable exponer en el buffet los productos sin azúcar, excepcionalmente, en sus envases originales, de manera que el diabético pueda consultar las propiedades del producto en el envase (y evitar errores de señalización). En caso de trasvasar el producto a un recipiente (p.ej. por cuestiones de estética, por el tamaño del envase o por las propiedades del producto) es conveniente no sólo señalizarlo como “sin azúcar añadido”, sino también exponer en el cartel informativo al menos el tipo de edulcorante que contiene, de manera que un cliente pueda ver p.ej. si la mermelada “diet” contiene como sustituto del azúcar la fructosa o una combinación entre ciclamato, sorbitol y aspartame (ver más sobre los tipos de edulcorantes en: «La diabetes en la hostelería»).

La aplicación Nutrihotel (ver en www.nutrihotel.com) permite mostrar telemáticamente (a través de pantalla táctil en el restaurante, tablets o en el teléfono móvil del cliente) las composiciones nutricionales de cada plato del buffet o de la carta del restaurante, pudiendo ver el diabético la cantidad de azúcar por 100g de cada plato terminado, la cantidad de los demás macronutientes (proteínas, grasas) e incluso los edulcorantes contenidos. Además, un logotipo «sin azúcar» y un buscador específico facilitan al cliente la identificación de platos aptos para diabéticos.
Nutrihotel incluye asimismo la revisión de la oferta gastronómica desde el punto de vista nutricional en vistas a disponer de una oferta de alimentación y bebidas con productos «sin azúcar» durante todo el día (desayuno, almuerzo, cena, snacks, room-service y mini-market). Esto último es importante para el diabético, pues recordemos que se suele aconsejar al diabético que haya un número importante de comidas al día, con el fin de lograr un nivel de azúcar en sangre sin grandes oscilaciones.
Termino el post con una reflexión final sobre el valor de referencia del azúcar:
Valor de referencia del azúcar: ¿90 gramos al día?
Los alimentos industriales son etiquetados con el «Valor de Referencia del Nutriente» (VRN) o «Ingesta de Referencia» (IR), que muestra los valores de referencia para un adulto medio con una ingesta diaria de 2000kcal. Estos valores son recogidos en el Reglamento (UE) 1169/2011 del Parlamento Europeo, siendo los mismos de la Directiva 2008/100/CE, cuando aún se les llamaba «Cantidad diaria recomendada» (CDR), y no han sido actualizados al menos desde el 2003 (ver: «VRN: qué son y para qué se usan«).
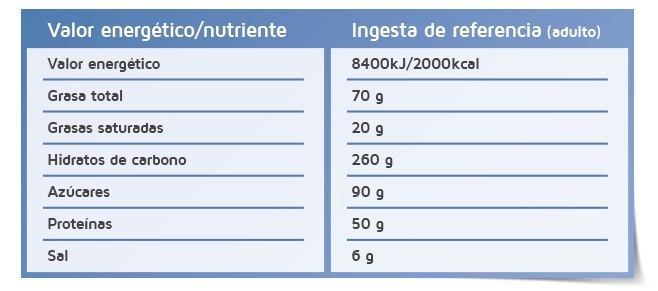
Si nos fijamos en el azúcar la cantidad establecida son 90 gramos al día (=13 sobres de azúcar de 7g), lo cual casi duplica las pautas de la OMS, que recomienda no consumir más del 10% de las calorías en azúcar simple (en una dieta de 2000 kcal equivale a 200 kcal, que son 50g de azúcar). Al quedar algo confuso el significado del valor recomendado (¿ideal?, ¿mínimo?, ¿máximo?) ello da pie a interpretaciones erróneas como, por ejemplo, la siguiente: «Como parte de una dieta sana y equilibrada la cantidad diaria recomendada de azúcar es 90 gramos al día» (fuente: alpro.com). Esto se contradice con las más recientes recomendaciones de la OMS y hace evidente la necesidad de actualizar a la baja el valor VRN del azúcar.
————————————-
Posts relacionados en este blog:

«Nutrición saludable: ¿es efectivo gravar el azúcar y reducirlo en un 10%?«, mayo, 2018.
«Constantemente somos recordados por varios medios que Canarias es la comunidad española que sufre los mayores índices de obesidad, mostrando comportamientos negativos en varios indicadores relacionados con la Nutrición, como por ejemplo un bajo consumo de frutas y verduras y un alto consumo de bollería industrial y refrescos azucarados...»

«La diabetes en la hostelería«, noviembre 2014.
«Padecer de diabetes no debe ser un impedimento para poder disfrutar de una agradable estancia en un hotel. Con motivo del Día Mundial de la Diabetes, el 14 de Noviembre, este post resume algunos procedimientos operativos de la hostelería, que se están aplicando en mayor o menor medida, y que tienen el fin de atender las necesidades específicas del cliente diabético…«.



 18. Nov, 2019
18. Nov, 2019 


 Antonio Garzón Beckmann
Antonio Garzón Beckmann





No comments yet... Be the first to leave a reply!